Plaquetopenia é o termo médico usado para descrever a diminuição do número de plaquetas no sangue. As plaquetas são responsáveis pela coagulação sanguínea, que evita hemorragias excessivas em caso de lesões ou cortes. A plaquetopenia pode ter várias causas, desde doenças autoimunes até infecções, mas você sabia que alguns medicamentos também podem provocar essa condição?
Neste artigo, vamos explicar quais são os medicamentos que podem causar plaquetopenia, como eles agem e quais são os sintomas e tratamentos dessa condição.
Quais são os medicamentos que podem causar DIMiNUIÇÃO DAS PLAQUETAS?
Existem vários medicamentos que podem causar plaquetopenia por diferentes mecanismos. Alguns dos mais comuns são:
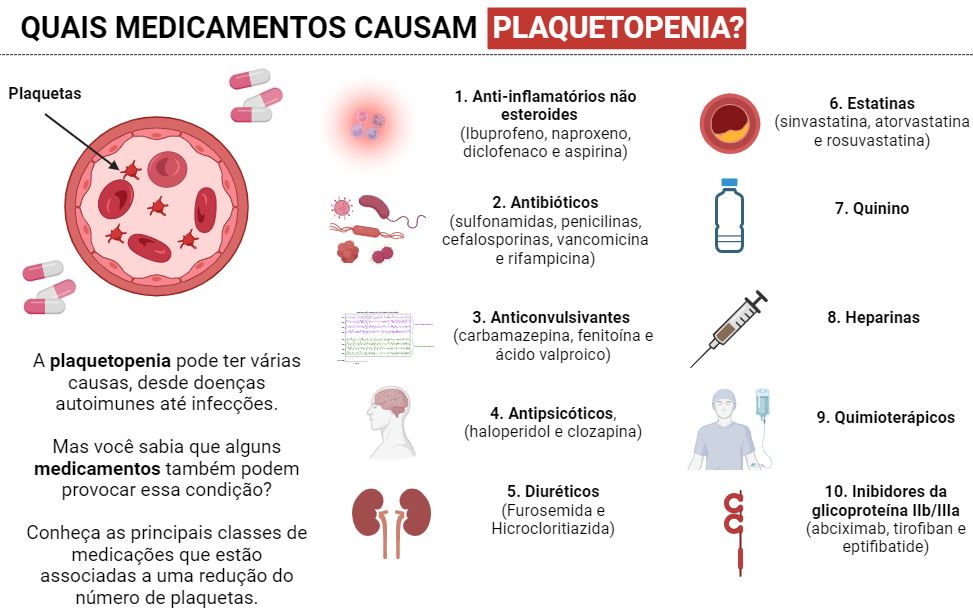
– Anti-inflamatórios não esteroides (AINEs), como ibuprofeno, naproxeno, diclofenaco e aspirina. Esses medicamentos podem interferir na função das plaquetas, reduzir a sua produção na medula óssea ou aumentar a sua destruição pelo sistema imunológico.
– Antibióticos, como sulfonamidas, penicilinas, cefalosporinas, vancomicina e rifampicina. Esses medicamentos podem induzir a formação de anticorpos contra as plaquetas, levando à sua eliminação pelo baço ou pelo fígado.
– Anticonvulsivantes, como carbamazepina, fenitoína e ácido valproico. Esses medicamentos podem inibir a produção de plaquetas na medula óssea ou causar reações imunes que envolvem as plaquetas.
– Antipsicóticos, como haloperidol e clozapina. Esses medicamentos podem suprimir a produção de plaquetas na medula óssea ou causar agranulocitose, uma redução grave dos glóbulos brancos, que são importantes para a defesa do organismo.
– Estatinas, como sinvastatina, atorvastatina e rosuvastatina. Esses medicamentos podem causar toxicidade direta às plaquetas ou induzir a formação de anticorpos contra elas.
– Diuréticos, como furosemida e hidroclorotiazida podem causar desidratação, que leva à hemoconcentração e à falsa impressão de plaquetopenia. Além disso, podem causar diminuição de potássio, que interfere na função das plaquetas.
– Quinino, um medicamento usado para tratar malária e cãibras musculares, pode causar trombocitopenia imune. Adicionalmente, deve-se considerar a ingestão de quinino em produtos vendidos sem receita e bebidas, embora isso tenha se tornado muito menos comum.
– Heparina de Baixo Peso Molecular e Heparina Não Fracionada: Utilizadas como anticoagulantes, podem causar uma condição conhecida como trombocitopenia induzida por heparina (TIH), que é uma redução significativa no número de plaquetas.
– Quimioterápicos: esses medicamentos podem suprimir a produção de plaquetas na medula óssea.
– Inibidores da glicoproteína IIb/IIIa: são medicações prescritas para pacientes com doença arterial coronariana ou que tenham recebido stents coronarianos, tais como abciximab, tirofiban e eptifibatide. Esses medicamentos podem levar a uma ocorrência rápida de plaquetopenia imune, manifestando-se em um curto intervalo de tempo (de minutos a horas após a exposição). É fundamental que todos os pacientes que iniciarão o tratamento com qualquer inibidor da GP IIb/IIIa tenham sua contagem de plaquetas avaliada antes do início, durante e após o término do tratamento.
Para uma avaliação diagnóstica, é importante avaliar no histórico médico a presença de novas prescrições, medicamentos tomados de forma intermitente, medicamentos vendidos sem receita (aspirina, anti-inflamatórios não esteroides), remédios à base de plantas, vacinas, alimentos e bebidas que contém quinino e medicamentos prescritos para outros membros da família ou amigos que o paciente possa ter tomado.
A relação temporal com o uso de novos medicamentos e o aparecimento da plaquetopenia é importante. Deve-se dar atenção especial a novos medicamentos ou outras exposições a substâncias nas duas semanas anteriores a uma queda na contagem de plaquetas.
Como esses medicamentos causam plaquetopenia?
Os medicamentos podem causar plaquetopenia por diferentes mecanismos, que podem ser classificados em dois tipos principais: imunológicos e não imunológicos.
Os mecanismos imunológicos envolvem a formação de anticorpos contra as plaquetas, que podem ser induzidos pela presença do medicamento ou de seus metabólitos. Esses anticorpos podem se ligar às plaquetas e marcar elas para a destruição pelo sistema imunológico, ou podem ativar as plaquetas e causar a formação de coágulos sanguíneos. Esse tipo de plaquetopenia costuma ser mais grave e pode ocorrer horas ou dias após a exposição ao medicamento, dependendo da sensibilização prévia do indivíduo. Recentemente, um estudo sistemático revisou publicações desde 1998, documentando casos de plaquetopenia imune atribuídos a drogas, bebidas, alimentos e suplementos alimentares, com evidências clínicas definitivas dessas associações disponibilizadas em um site dedicado (https://ouhsc.edu/platelets/Thrombocytopenia/DITP). Este trabalho destacou não apenas os medicamentos previamente reconhecidos por causar plaquetopenia imune, mas também identificou novos agentes, incluindo 18 drogas e um suplemento alimentar.
Os mecanismos não imunológicos envolvem a interferência do medicamento na produção, na função ou na sobrevida das plaquetas. Além disso, esses mecanismos podem manifestar-se de duas formas principais: direta e indiretamente. De maneira direta, o medicamento afeta as células precursoras das plaquetas na medula óssea ou as próprias plaquetas presentes no sangue. Por outro lado, de forma indireta, o medicamento modifica o ambiente circundante das plaquetas, afetando variáveis como o pH, a osmolaridade ou a concentração de eletrólitos. Consequentemente, esse tipo de plaquetopenia geralmente apresenta uma gravidade mais leve e tem a possibilidade de ocorrer após semanas ou meses de uso contínuo do medicamento, sendo essa ocorrência influenciada pela dose e duração do tratamento.
Quais são os sintomas e tratamentos da plaquetopenia relacionada a medicamentos?
Os sintomas da plaquetopenia dependem da gravidade e da causa da condição. Em geral, os sintomas mais comuns são:
– Sangramentos na pele, como petéquias (pequenos pontos vermelhos), equimoses (manchas roxas) e hematomas (inchaços causados por sangue acumulado). Além disso, o sangramento pode ocorrer nas mucosas, como gengivas, nariz, boca, olhos, ouvidos, ânus, vagina e uretra. Em casos mais graves, pode ocorrer sangramentos internos, como no estômago, no intestino, nos pulmões, no cérebro ou nos rins.
– Fadiga, fraqueza, palidez e tontura podem sinalizar anemia causada pela perda de sangue.
O tratamento da plaquetopenia depende da causa e da gravidade da condição. A interrupção do medicamento suspeito pode ser adequado na maioria dos casos, permitindo que a contagem de plaquetas se recupere nos dias seguintes. Entretanto, situações diferentes exigem abordagens mais complexas, incluindo o uso de medicamentos que promovem a produção de plaquetas pela medula óssea e que inibem a ação de autoanticorpos, como os corticoides, imunoglobulinas ou agentes trombopoéticos. Em circunstâncias de maior gravidade, pode ser necessário recorrer a transfusões de plaquetas ou até à esplenectomia, procedimento que remove o baço responsável pela destruição das plaquetas afetadas por anticorpos.
É importante que a plaquetopenia seja diagnosticada e tratada adequadamente, pois pode causar complicações graves, como hemorragias que podem levar à morte ou à invalidez. Por isso, se você apresentar algum dos sintomas mencionados, procure um médico hematologista para fazer uma avaliação e iniciar o tratamento mais adequado para o seu caso.
Leia também: “Plaquetopenia: dicas e estratégias para um dia a dia saudável”

